Krizové řízení pandemie/Biologická Kryptografie/Genetický kód SARS-COV-2
| Příslušnost: všeobecná | |
Stránka je součástí výzkumu "Krizového řízení pandemie" a je vnořeným podprojektem Biologické Kryptografie.
Úvod
[editovat]SARS-COV-2
[editovat]Základní genová charakteristika
[editovat]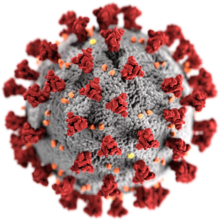
Patří mezi RNA viry. Má přibližně 30 000 bází. Mezi viry je docela velký a má relativně velkým genom. Proto má větší potenciál být všestrannějším a složitějším. Patří mezi koronaviry obalených RNA virů, které mohou způsobovat závažná onemocnění člověka. Na základě genové analýzy je virus nejvíce příbuzný s netopýřím koronavirem COV RaTG13. I přes tuto příbuznost se velice účinně váže na lidskou formu receptoru ACE2, který se nachází na vnější straně plicních buněk. K účinnému vstupu do lidské buňky využívá řešení známé jako RBD. Což je soubor řešení a strategií virů patogenních pro člověka s jednoduchými zásahy pro zvýšení účinnosti průniku a infikace. Strategie virů RBD se váže na buňky místo štěpení, jehož prostřednictvím je virus aktivován.
U virů využívající strategii RBD se zaměřením na ACE2 receptor, je vysoká pravděpodobnost rychlého a snadného šíření v infikaci člověka a současně vysoké riziko mezidruhového přenosu, protože tato strategie je v principu velice jednoduchá a efektivní. V praxi však vyžaduje dostatečně velký a vyspělí rozsah genetické informace viru. Proto je virus poměrně velký a s velikým genomem. V takovém případě se epidemie či pandemie objeví velice rychle, jakmile se dostane do prostředí bohaté na lidské hostitele, díky již hotovému klíči, který je pro infikaci člověka ideální.
Protože jeho strategie umožňuje efektivnější mezidruhový přenos, lze předpokládat, že ohroženými živočišnými druhy kromě netopýrů budou i jiní drobní savci. Například některé koronaviry z luskounů a jiných savců z Asie a Afriky, mají strukturu RBD velmi podobnou té lidské. Tento virus by tak mohl být z luskounů přenesen, buď přímo nebo prostřednictvím mezihostitele, jako jsou cibetky nebo fretky.
Pro tuto skutečnost také svědčí článek 19.7.2020 "Španělská farma musí utratit desetitisíce norků. Chytili koronavirus" (https://www.novinky.cz/zahranicni/evropa/clanek/spanelska-farma-musi-utratit-desetitisice-norku-chytili-koronavirus-40330909#seq_no=3&source=hp&dop_ab_variant=0&dop_req_id=5r3OgSXCYCt-202007190459&dop_source_zone_name=novinky.sznhp.box&utm_source=www.seznam.cz&utm_medium=z-boxiku&utm_campaign=)
Který informuje že: "Před dvěma měsíci se infekce nejprve prokázala u sedmi zaměstnanců farmy, načež podnik musel zastavit prodej zvířat a zůstal pod zvýšeným dohledem hygienické služby. Následné testování odhalilo koronavirus u drtivé většiny norků. Experti předpokládají, že nákazu do farmy zavlekl jeden pracovník, od nějž se nakazila zvířata. Nelze prý ale ani vyloučit přenos nákazy z norků na zaměstnance." Přičemž článek také zdůrazňuje, že k podobnému případu došlo také na norkové farmě v Nizozemsku.
Norek evropský (Mustela lutreola) jak uvádí Wikipedie, je středně velký zástupce čeledi lasicovitých a vyskytuje se v evropských lesích ve Španělsku, Francii, Rumunsku, Ukrajiny, Estonsku a v Rusku. V Čechách vyhynul už koncem 19. století.
Vědci rovněž zjistili, že místo kde dochází ke štěpení SARS-CoV-2 se zdá být podobné místům štěpení kmenů ptačí chřipky, u kterých bylo prokázáno, že se snadno přenášejí mezi lidmi. Tato podobnost je patrně dána efektivitou strategie RBD, konkrétní provedení je tak velice podobné ptačí chřipce jenž využívá tu samou strategii avšak konkrétní použití se u virů jednoznačně liší i přes určité podobnosti. Strategie BRD není až toliko unikátní, proto že ji lze uplatnit i u mnoha jiných savců. Což dokládá i skutečnost, že se virus objevil i u koček a psů, ale dokonce i u kočkovitých šelem v New Yorské Zoo. Virus zvládl kompatibilitu strategie RBD pro mezidruhový přenos dokonce lépe než virus ptačí chřipky. Proto je virus jednoznačně nebezpečnější.
Z této skutečnosti také vyplívá, že virus jen tak nezmizí, protože i když bude v lidské populaci potlačen, přežije ve zvířecím rezervoáru. Pro svou mezidruhovou kompatibilitu se bude neustále vracet do lidské populace a měnit se z endemického do epidemického stavu. A to dokud jeho genetická adaptace na mezidruhový přenos nezanikne. Což se v dohledné době nepředpokládá. I přestože je virus RNA typu, je jeho genom nezvykle stabilní. I přesto že rychle mutuje, z hlediska jiných RNA virů mutuje stabilněji a má tendenci si své získané vlastnosti ponechat nebo dokonce vylepšit. Svou stabilitou vůči genetické degradaci se prozatím výrazně odlišuje od jiných známých virů. Ale spíše je kombinační mutační štěstěna prozatím na straně viru. Vědci proto prozatím předpokládají, že se z hlediska stability a vývoje viru se jedná o dočasné štěstí, podobně jako by virus házel kostkou a padali mu prozatím šestky, s tím že se to může v budoucnu obrátit. Neexistuje prozatím žádný vědecky podložitelný důvod proč by nestabilní RNA vykazovala takovou genetickou stabilitu. Avšak nějaká ta teorie z pohledu Teorie kódování by se našla, ovšem v mezích pouhé hypotézy.
Výzkum viru ze studie z Mnichova v Německu
[editovat]Rané výzkumy z počátku pandemie většinou z čínského Wu-Chanu nebo z USA popřípadě ještě z Itálie jsou sice velice hodnotné avšak často vzájemně nekonzistentní pro svou lokálnost. Přesto všechno je patrné, že začátkem roku se virus choval jinak než později v létě. I z hlediska výzkumu genů a mapování existujících kmenů viru je patrné, že se od této doby virus proměnil a v současném létu 2020 již celosvětově převládají dva kmeny viru (nejčastěji mutace D614G a ...), přičemž se proměnil i způsob jakým se tato patogenita u člověka projevuje.
Následující text proto čerpá především ze studie: Wölfel, R., Corman, V.M., Guggemos, W. et al. Virological assessment of hospitalized patients with COVID-2019. Nature 581, 465–469 (2020). https://doi.org/10.1038/s41586-020-2196-x (dále jen "studie 1" nebo pouze "studie")
"Počáteční ohniska v Číně zahrnovala 13,8 % případů s těžkými cykly a 6,1 % případů s kritickými cykly. Tato závažná prezentace může být důsledkem viru s použitím virového receptoru, který je exprimován převážně v plicním; předpokládá se, že stejný receptor tropismus určil patogenitu – ale také pomáhal při kontrole – závažného akutního respiračního syndromu (SARS) v roce 2003." Studie tímto receptorem míní již výše zmiňovaný receptor ACE2. Jedná se o Angiotensin-converting enzyme 2 (ACE2) což je enzim ve formě proteinu, který umožňuje viru infikovat lidské buňky. Tento ACE2 receptor poskytuje vstupní bod pro koronavirus a je prostředkem k infikaci široké škály lidských buněk. Tato zjištění jsou velice důležitá, protože tato vědomost může sehrát podstatnou roli při hledání léku nebo vakcíny.
ACE2 receptor patří mezi enzimy, jenž dokáže generovat malé řetězce bílkovin z velkých tím, že tyto velké bílkovinové řetězce rozřeže na menší kusy. Bohužel díky těmto dírám po řezání, dokáže virus proniknout do buňky. Proces se dá analogicky přirovnat k tomu, jako by virus vzal na buněčnou stěnu motorovou pylu a prokousal si tak cestu dovnitř. Pomocí proteinu na jeho povrchu jenž je označován jako SPIKE-S se virus SARS-CoV-2 váže na ACE2 čímž tento SPIKE-S funguje jako klíč který zapadne do zámku ACE2 receptoru čímž se důsledkem pomyslné motorové pyly rozevře trhlina buněčné stěny a proto funguje ACE2 receptor jako taková dočasná brána. ACE2 receptor se objevuje v mnoha buňkách a tedy i v mnoha tkáních. Především v plicích, srdci, cévách, ledvinách, játrech a gastrointestinálního traktu.
Což kromě jiného také vysvětluje, proč covid19 zasahuje játra nebo způsobuje krevní sraženiny, působí na imunitu a také to vysvětluje proč někteří pacienti mají bolesti břicha. Od jiných virů se tento liší tím, že má tento mechanizmus univerzálněji zamknutý než třeba ptačí chřipka nebo jiné viry. To proto že těchto SPIKE-S hrotů (klíčů) vlastní několik druhů (například typ S1 a S2). Takže když nezafunguje jeden hrot, může zafungovat jiný hrot. Virus se tedy specializuje na ACE2 receptory nevídanou pestrostí mechanizmů. Což mu ve výsledku umožňuje i snadnější mezidruhový přenos.
ACE2 receptor hraje u organismů a především u savců důležitou úlohu pro vstup a výstup některých látek do buňky a porto je důležitý při absorbování kyslíku a vylučování oxidu uhličitého pomocí plicní tkáně. U jiných buněk neplicního typu pak hraje úlohu vyživování buňky především kyslíkem, které se zapracovávají uvnitř buněk v mitochondriích na získávání energie pro život buňky. Virus tedy využívá nejlepší možnou strategii protože většina organizmů na této planetě potřebuje ke svému životu kyslík. Přičemž mnohé organismy tento přenos do buňky řeší různě avšak velice často preferovaným způsobem a zejména u mnohých savců je skrze receptor ACE2.
"Existuje naléhavá potřeba informací o replikaci viru, imunitě a infekčnosti, jenž se týkají konkrétních míst na lidském těle." Přičemž studie uvádí virologickou analýzu devíti případu Covid19, přičemž všichni pacienti byli léčeni v jedné nemocnici v Mnichově, Německo. Z hlediska metodiky testování bylo prováděno dvěmi úzce specializovanými laboratořemi, které používali stejné standardy. Proto lze výsledky srovnávat.
Přičemž virologická analýza je následující: "Vylučování viru hltanu bylo během prvního týdne příznaků velmi vysoké, přičemž vrchol byl 7,11 × 108 RNA kopie na krční výtěr na 4. den infekce a byl izolován z hrdla nebo plic, ale ne ze vzorků stolice. Vzorky krve a moči nikdy nepřinesly výsledky indikace viru na přítomnost RNA. Aktivní replikace viru v krku byla potvrzena přítomností virových replikačních meziproduktů RNA ve vzorcích hrdla. Důsledně jsme detekovali sekvenci populace viru v krčních a plicních vzorcích od jednoho pacienta, což dokazuje nezávislou replikaci. Vylučování virové RNA skončilo souběžně s koncem příznaků. Sérokonverze se vyskytla po 7 dnech u 50 % pacientů (ve 14 dnech u všech pacientů), ale nebyla následována rychlým poklesem virové zátěže. Covid-19 se může oběvovat jako mírné onemocnění horních cest dýchacích. Potvrzení aktivní replikace viru v horních dýchacích cestách je důvodem pro uzavření vyšetření s nálepkou covid-19 infikovaný." Přičemž nenalezení RNA viru v krvi a moči je zajímavá. "Žádný z 27 vzorků moči a žádný z 31 vzorků z séra nebyl pozitivní na RNA viru SARS-CoV2." Očekával bych totiž, že se v krvi objeví. Pozoruhodné je také skutečnost, že se růst replikace virů zataví s koncem příznaků, přičemž virus je indikován i týdny poté. Z jiných případů nemající sovuislost se zminovanou stutií se s vrholem replikace a odezněním příznaků objevilla cytokynová bouře, kterou pacienti nepřežili. Je jasné že vrchol replikace viru představuje zásadní bod zlomu v procesu replikace a průběhu nemoci covid19. Vědci si lámou hlavu, jestli je virus v tomto stavu po odeznění příznaků ještě aktivní nebo nikoliv. Prozatím se zdá že pokud nenastane cykotinová bouře tak nikoliv. Protože pokud tato situace nenastane nemusí být imunitní systém člověka poražen a virus možná prohrál svůj boj, pokud si však nenašel cestičku k ovlivnění imunitného systému napadením jater. V takovém případě se ale nemoc projevuje jinak a má jiné vážné důsledky jako například stmavnutí kůže, vznik skraženin v cévách nebo poškození jater. Avšak upozorňuji že, toto vysvětlení souvislostí cykotinové bouře a poškozením jater je čistě mojí dedukcí se zmiňovanou Německou studii nesouvisí.
Kvůli správné identifikaci viru a pochopení nemoci v souvislosti s příznaky studie prováděla také testování na vyloučení přítomnosti ostatních lidských koronaviru (HCoV)-HKU1, HCoV-OC43, HCoV-NL63 a HCoV-229E, chřipkového viru A, B, fonoviru, enteroviru, reparačního syncytiálního viru, viru lidské parainfluenzy 1-4, lidského metapneumoviru, adenoviru a lidksého bocaviru. Aby se tak vyloučily symptomatická souvislost vyvolanou jinou nemocí. Přitom u žádného pacienta tyto symptomaticky podobné infekce nebyli přítomny.
Systém RBD
[editovat]Hrot SPIKE-S je glykoprotein typu "S" na jehož vrcholku je umístěná "Doména vázající receptory" RBD (RBD, receptor-binding domain) jenž je schopná vázat se na receptor ACE2 hostitelské buňky, kterou chce virus infikovat. Koronaviry jsou posety takovými S hroty po celém povrchu viru, což dává charakteristický vzhled "koruny". Připomínající kouli ze které trčí jakési hroty (výčnělky). Odsud název corona "korona".
Každý hrot typu S je kolem 20nm velká povrchová projekce, která obklopuje periferii koronaviru a značně se liší mezi různými koronaviry. U virů tohoto typu byli identifikovány dva typy S hrotů (S1 a S2). Přičemž hrot S1 obsahuje pouze 2 glykosylační místa, která vylučují krátké fragmenty RBD. Tento proces se nazývá glykosylace.
Funkční oblast hrotu je dostatečná k vytvoření fragmentu RBD, který se může vázat na ACE2. Proto lze RBD označit i jako soubor strategií k proniknutí do buňky. Neboť těchto mechanizmů existuje více. Molekulární vazba mezi RBD a hrotem SPIKE-S je tedy nezbytným krokem pro membránovou fúzi a vstup do cílových hostitelských buněk, protože vede k přechodu stavu před fúzí do stabilního stavu pro fúzi. Tento mechanizmus viru pomáhá se ukotvit na membránu. Hrot S1 je membránový glykoprotein tvořený z aminokyselin.
Protože je BRD membránový glykoprotein, napodobuje virus přirozený mechanizmus uvnitř hostitelského organismu, který za normálních okolností umožňuje mezibuněčný přenos výživy buňky. Proto si viru imunitní systém příliš nevšímá. Virus tedy používá klíč, který imunitní systém zná a který vypadá velmi podobně jako místní klíče. Proto jej imunitní systém vnímá jako běžnou součást organismu.
Mezi virem MERS-CoV (způsobující nemoc MERS) a virem SARS-Cov (způsobující nemoc SARS, popřípadě jeho novější varianta způsobující Covid19) se od sebe liší především hrotem S1. V případě MERS je hrot schopen se vázat na receptor DPP4/CD26. Přičemž RBD u MERS tvoří komplex s extracelulární doménou DDP4 (S39-P766). Základní domény RBD tedy zůstávají podobné. Aspoň tedy po chemické stránce, avšak značně se liší svým prostorovým uspořádáním. Právě tento rozdíl v prostorovém uspořádání má ve výsledku vliv na odlišnosti ve schopnosti vázat se na receptory hostitelské buňky. Neboli způsobuje odlišnou afinitu receptorů.
Právě proto, že existují takové rozdíly ve využití RBD, spočívající především v rozdílném prostorovém uspořádání molekuly než v jeho chemickém složení, hovoříme proto o různých strategiích RBD.
U viru SARS-CoV-2 má RBD zkroucený 5-plet antiparalel beta-list s krátkými spojovacími helicemi a smyčkami, přičemž jádro je mezi β4-7 prameny, s dalším prodlouženým vložením obsahujícím krátké β5-6 prameny jenž obsahují kontaktní molekuly BRD, které mu umožňují vázat se na ACE2.
Přičemž tuto schopnost získala virus od svého předka netopýřího viru, který se taktéž váže na receptor ACE2. Tudíž se tato konkrétní varianta RBD s hrotem S1 silně váže jak na člověka, tak netopýra. Specializace na ACE2 umožňuje mezidruhový přenos, neboť tento receptor ACE2 se vyskytuje u mnoha organismů. Především však u savců.
Tento netopýři koronavir RaTG13 (který je nejvyšším příbuzným SARS-CoV-2) se svým charakterem oddělil od ostatních netopýřích kornonavirů zhruba před 40 až 70 lety. Avšak poprvé byl identifikován v roce 2013, kdy byl vyžažen(?) z čínského vápence blízko oblasti Wu-chan. Odkud se i nový SARS-CoV-2 rozšířil do celého světa. Avšak předek tohoto RaTG13 byl objeven už 1969.
Některé současné studie prokázaly, že polyklonální protilátky specifické pro SARS-CoV RBD mohou křížově reagovat s proteinem SARS-CoV-2 RBD, aby inhibovaly vstup do ACE2 in vitro. Léky vyvíjené pro léčbu nemoci SARS mají tedy určitý potenciál i při léčbě Covid19, avšak jejich účinnost není zatím dostatečně efektivní. Vyžadují tedy vhodnou modifikaci, přičemž potřebná modifikace není v okamžiku psaní tohoto textu ještě uspokojivě známa. Nicméně z toho vyplívá, že některé již existující látky mají potenciál (pokud se budou nadále vyvíjet) k zabránění šíření viru, neboť narušují schopnost viru se vázat na hostitelskou buňku a tím virus ztrácí schopnost replikace. Protože virus potřebuje ke své replikaci hostitelskou buňku.
Současně však výzkum protilátek prokázal smíšené výsledky týkající se viru SARS-CoV-2 (způsobující Covid19), přičemž pouze jedna z protilátek (CR3002) projevila schopnost vázat se s virem SARS-CoV-2 na jeho část RBD a narušit tak viru schopnost replikace a šíření.
Protilátka CR3002 je získána z krevní plazmy od vyléčených pacientů jenž onemocněli SARS nebo Covid19. Přesto protilátka vyžaduje hlubší analýzu sekvence prostorového uspořádání RBD, za účelem vývoje očkování.
Stručně řečeno je RBD kritickou složkou virového hrotu SPIKE-S, který se nachází na koronavirech včetně nového SARS-CoV-2, který způsobuje nemoc Covid19. RBD přestavuje klíčovou doménu, jenž umožňuje vázat se na hostitelské buňky člověka i některých dalších savců. Představuje strategicky nejdůležitější téma výzkumu mající za cíl poražení Covid19. Výzkum RBD bude hrát nejzásadnější a nejdůležitější roli v tomto boji proti viru a významně posune naše vědomosti ohledně virové problematiky. Virová RBD je největší zbraní nového SARS-CoV-2 ale současně je i jeho největší slabinou. Výzkum RBD má do budoucna důležitou roli i v boji s rakovinou nebo HIV či některých nebezpečných variant chřipek. Kdo porozumí RBD získá klíč k poražení vícero typů nemocí, jenž v současné době jsou schopny porážet imunitní systém člověka. Výzkum RBD je tím nejvýznamnějším činem od přistání na měsíci.
Doména vázající se na receptor RBD v proteinu SPIKE-S je nejvariabilnější části genomu koronaviru. Z hlediska evolučních mechanizmů, se virus velice významně specializuje na vývoj těchto hrotů zejména však na RBD. Lze proto očekávat, že budou vznikat nové mutace a schopnost se adaptovat pomocí RBD se bude u viru vyvíjet rychleji než jiné jeho části. Úspěšný vývoj očkování proti tomuto viru musí nutně jít ruku v ruce s vývojem genetické analýzy viru. Hrozí totiž nebezpečí, že vývoj vakcíny (tedy očkování) bude fungovat pouze dočasně nežli přijde virus s efektivnější mutací.
Avšak skutečnost, že mechanizmus RBD je v jistém smyslu univerzálního charakteru, skýtá naději pro univerzálnější řešení vývoje vakcíny. Základní charakteristika RBD je totiž ve své podstatě stejná. Ukázalo se, že šest aminokyselin z proteinu RBD je pro vazbu ACE2 klíčová a je dokonce schodná s viry SARS-CoV7, SARS-CoV a jedná se o souřadnice genomu Y442, L472, N479, D480, T487 a Y4911. Tyto aminokyseliny odpovídají genomu viru SARS-CoV-27 na souřadnicích L455, F486, Q493, S494, N501 a Y505. Přičemž pět z těchto šesti zbytků se liší mezi SARS-CoV-2 a SARS-CoV.
Na základě strukturálních studií a biochemických experimentů se zdá, že SARS-CoV-2 má RBD, který se váže s vysokou anfinitou na ACE2 u lidí, fretek, koček a jiných druhů s vysokou homologií tohoto receptoru ACE2. Jeho univerzálnější povaha je silnou zbraní viru a současně jeho největší slabinou, ale pouze v případě, pokud bude problematika RBD dostatečně vyzkoumána. Její výzkum vyžaduje komplexnější a univerzálnější povahu, schopnou dostatečně pochopit mechaniku fungování mezibuněčného přenosu a vnímat RDB problematiku jako komplexní systém. V takovém případě existuje naděje po univerzálněji fungující očkování nebo vývoje metod tvorby nových variant očkování jenž by umožňovalo bojovat s variabilitou genetického vývoje viru do budoucna a být tak konečně krok napřed v tomto boji. Zatím se však zdá, že virus SARS-CoV-2 je vždy o několik kroků napřed před námi.
Ačkoliv tedy uvedené analýzy naznačují, že SARS-CoV-2 se může vázat efektivně na lidský ACE2, tak výpočetní analýzy předpovídají, že interakce není ideální a že sekvence RBD se liší od sekvencí existujících v SARS-CoV (způsobující nemoc SARS). Interakce mezi RBD a ACR2 není ideální (tedy není dokonalá) protože RBD viru je pouhou náhražkou a velmi dobrou kopií (napodobeninou) lidského enzymu, či enzymů savců umožňující mezibuněčný přesun. Lidský organismus využívá pro přesun (tedy transport) některých živit jakési enzymy tzv. transportní enzymy. Například při vstřebávání a transportu lipidů (tuků) se jedná o enzymy lipoproteinových částic.
Vzhledem k hydrofobní povaze těchto membránových lipidů, triglyceridů a cholesterolu, vyžadují k transportu speciální transportní proteiny známé jako lipoproteiny. Jejich amfipatická struktura lipoproteinů jak uvádí Wikipedie, umožňuje, aby trygliceroly a cholesterol byly transportovány krví. Přičemž chlilomikrony jsou jednou podskupinou těchto zmiňovaných lipoproteinů, které na sebe vážou tuky a následně umožňují jejich transport do vnitřku buněk. Některé z těchto lipoproteinů jsou syntetizovány v játrech. Tato skutečnost není náhodná a jsem přesvědčen že má souvislost s virem SARS-CoV-2 a napadením jater tímto virem.
Virus sám o sobě má glykoproteinovou a lipidovou povahu, tedy je z velké části tvořen z tuků jakožto obalu či kostře viru uvnitř kterého je RNA. Protože je vir jakýmsi kusem vysoce strukturovaného tuku, využívá k transportu do buňky podobnou strategii. Virus přepsáním RNA jaterních buněk nejspíše spouští proces změny tvorby enzymů uvnitř jater z cílem obelstít imunitní systém tím, že mění výrobu některých enzymů. Čímž ale zásadně zasahuje do tvorby některých důležitých enzymů jako například produkce vitamínu D jenž je enzymem podílejícím se na fungování imunitního systému.
Přičemž hrot SPIKE-S je podobný složením takzvaného prodejnu S, což je vlastně vitamín K tvořený v játrech. Tento vitamín K tělo využívá k výrobě transportních proteinů protože hraje významnou roli v inhibici koagulace. Je kofaktorem aktivovaného proteinu C, se kterým vytváří komplex.
Aby se mohl virus množit potřebuje k tomu vhodné stavební kameny proto ovlivňuje výrobu vitamínu D a vitamínu K. Přičemž vitamín K slouží jako stavební kámen na výrobu hrotů SPIKE-S. Deficit vitamínu K může vyvolat hemoragickou chorobu. Tím že virus zaměstná játra k výrobě vitamínu K pro množení viru samotného muže dojít k nedostatku vitamínu K, který organismus potřebuje jinde. Právě takto způsobují některé patogeny například krvácivou horečku, jako například při nemoci Dengue, horečka Lassa nebo také Ebola. Tato skutečnost také vysvětluje proč Covid19 je především nemocí krevní a ne pouze plicní (krevní sraženiny, poškození jater, nízká hladina vitamínu D atd.) Tyto nemoci totiž způsobují poruchy koagulace a poruchy funkce jater. Tyto nemoci také není možné spolehlivě rozlišit v krvi podobně jako Covid19 (viz německá studie z Mnichova).
Svou strukturou je tedy virus SARS-CoV-2 podobný virům Lassa, Junin, Machupo, Gaunarito ale také virům HIV, žloutence, nebo chřipce. Lze proto očekávat, že tropické prostředí Afriky, Brazílie či Bolívie mu nebudou dělat žádný problém a bude teplu a UV záření odolávat lépe než například chřipka. Například virus Junin využívá hroty GP-1 což je glykoprotein tedy systém GPC, jenž umožňuje vstup do buňky, při niž dojde k okyselení endozonem. Jeho funkční částí není BRD ale SSP stabilní signální peptid. Takže zatímco virus Junin (Argentická horečka), využívá receptor pro přenos glykoproteinu, tak SARS-CoV-2 využívá receptor ACE2 pro přenos lipidů. Obě metody jak BRD tak SSP vyžadují tvorbu glykoproteinů, přičemž SSP metoda z organismu více vyčerpává vitamín K. Zatímco u BRD pravděpodobně tolik ne, takže se neprojeví krvácením ale spíše krevními sraženinami. Nejspíše i proto, že ovlivňuje produkci vitamínu D.
Dalším významným rysem SARS-CoV-2 je polybasické štěpné místo (RRAR) na hrotech S1 a S2. To umožňuje velice účinné štěpení a rozřezání membrány buňky a vnik do buňky. Avšak polybazická štěpná místa nebyla pozorována u souvisejících betacoronavirů, ačkoliv jiné lidské betakoronaviry včetně HKU1 mají tyto místa a předpovídají možnou vazbu k receptoru. Funkční důsledek polybasického štěpného místa u viru SARS-CoV-2 není dosud znám. Jisté však je, že pokud zapadnou S1 a současně S2 je přenos do buňky velice snadný a efektivní. Pokud zapadne pouze jeden zámek, nemusí k přenosu nutně dojít protože není virus dostatečně stabilně uchycen. Většina výzkumu se proto věnuje především hrotu S1.
Sekvence ORF
[editovat]Sekvence ORF (ORF, Open Reading Frame) je kus genetického kódu jenž z funkčního hlediska něco kódují. Proto se jedná o část genetického kódu, který má schopnost být přeložen. ORF je tedy souvislý úsek kodonů (tripletů), který začíná počátečním kodonem a končí stop kodonem. Přičemž u RNA začíná kodonem AUG zatímco u DNA začíná jako ATG. Místo ukončení transkripce je lokalizováno až za ORF kodonem pro zastavení čtení. Pokud by bylo čtení ukončeno během translace této sekvence, byl by během translace vytvořen neuplný protein.
V eukaryotických genech s více exony jsou introny odstraněny a exony jsou po transkripci spojeny dohromady, čímž se získá finální mRNA pro čtení proteinu. Definice sekvence start-stop ORF se vztahuje pouze na sestřihnuté mRNA, nikoli však na DNA.
Genom koronavirů se pohybuje o délce od 26 do 32 tisíc bází přičemž virus SARS-CoV-2 má přibližně 30 tisíc bází. Současně však obsahuje proměnlivý počet ORF sekvencí. Původní genom SARS-CoV-2 měl údajně 14 ORF kódujících 27 proteinů. Většina těchto proteinů představovala glykoprotein SPIKE-S a BRD, kteří hrají důležitou roli při vazbě na receptory hostitelské buňky. Obecně platí, že SPIKE-S protein podobný vitamínu K je funkčně rozdělen na domény S1 a S2. Dalších osm doplňkových proteinů a čtyři hlavní strukturální proteiny, včetně povrchového proteinu S (vitamín K) a malé obálky E, proteinu matrice M, a nukleokapsodového proteinu N.
Když vědci porovnávají SARS-CoV-2 a SARS-CoV na úrovni aminokyselin, všimli si, že SARS-CoV-2 je velmi podobný SARS-CoV, avšak našli i významné rozdíly v proteinech označené jako 8a, 8b a 3b. Ze srovnání s MERS CoV, vědci zjistili, že MERS je více vzdálenější než SARS ke studovanému viru SARS-CoV-2. Vzhledem k úzkému vztahu mezi novým SARS-CoV-2 k SARS-CoV se přesto funkčnost jednotlivých aminokyselin liší.
Objevením a analyzováním sekvencí ORF v SARS-CoV-2 se zjistilo, že mutace na hladinách nukletidů i aminokyselin byly poměrně vzácné. Nicméně mutace existovaly. RNA viru je nevídaně stabilní vůči degradaci. Mutace se vyskytly u více než tří kmenů. Mutace byly nalezený v těchto částech (souřadnicích) genomu: 1a (nt2662,8782,11083), 1b (nt17373,18060), S (nt21707,24034), 3a (nt26144), M (nt26729), 8 (nt28077,28144), N (nt28854,29095). Pozoruhodné je, že pozice 8:nt28144 vykazovala nejvyšší rychlost mutace až 30,53 %. Přičemž často byla nahrazena báze T za C. Podobně pozice 1a:nt8782 vykazovala rychlost mutace 29,47 % kde naopak báze C byla nahrazena T.
To znamená, že většina genetického kódu mutuje poměrně pomalu (až nezvykle pomalu), zatímco některé specifické části podléhají jakési systémovější a rychlejší mutaci.
Přičemž na úrovni aminokyselin byli v těchto místech genomu zjištěny mutace: 1a (aa3606), S (aa49,860), 3a (aa251), 8 (aa62,84), N (aa194). Kromě toho bylo nalezeno šest zvláštních mutací v pěti izolovaných kmenech. Tyto mutace vedly ke čtyřem různým zkrácením sekvence aminokyselin.
Například ORF 1a podlehla mutaci C za T na stránce 2662 a to samé na genové stránce 8782. Zatímco na genové stránce 11083 se G mění za T. Také u ORF 1b se obvykle mění C na T a to na genových stránkách 17373, 18060. A takto by se dalo pokračovat dále. Ve většině případě až na výjimky vedly tyto mutace ke změně kódování aminokyseliny.
Mutace D614G
[editovat]Výsledky výzkumu a analýzy viru SARS-CoV-2 z celého světa naznačují, že se virus mění, tedy mutuje. Výzkumy se soustředili především na geny kódující proteiny hrotů SPIKE-S. Nejvíce převládají mutací současnosti, jenž se rozšířila po celém světě je varianta D614G, která se vyskytuje prakticky ve všech lokalitách mimo Čínu. Alespoň tomu tak kolem půlky května rozhodně bylo. Během psaní tohoto článku se již zdá, že tato mutace existuje už i v Číně. Zdá se, že tato mutace převládá především ve Wu-chanu v původním ohnisku celé pandemie, zatímco ve zbytku číny vládnou jiné kmeny tohoto viru.
To naznačuje, že mutace D614G vznikla v původním ohnisku nula, odkud se rozšířila do Evropy a USA. Za výrazně horší průběh pandemie v Itálii, stála především tato zmiňovaná mutace. Mutace pravděpodobně vznikla v době šíření s Číny do Itálie. Není však jasné, zda mutace vznikla až v Itálii nebo ještě v Číně. Avšak vzhledem k tak masivnímu výskytu ve Wu-chanu, lze předpokládat že mutace vznikla ještě v Číně.
První výsledky výzkumu dávali tušit, že dominantní rozšíření může větší infekčnost této mutace. Tedy že tato mutace se šíří mnohem efektivněji než ostatní kmeny. Což následně analýza genomu viru potvrdila. Závěry ovšem dosud neprošly odbornou oponenturou a zveřejňovány pouze jako předběžné výsledky. Přičemž někteří odborníci mají jiný názor s tím, že důkaz o větší infekčnosti mutace neexistuje.
Tato situace se postupně mění a stále více a více výzkumů tvrdí, že naopak ano, mutace D614G je infekčnější. Zatímco William Hanage z Harvard University (T. H. Chan School of Public Health) tvrdí, že nová mutace se rozšířila ani ne tak díky svým vlastnostem, ale především díky zemím, které zpočátku váhali se zavedením restriktivních opatření. Tedy, že masivní rozšíření mutace D614G nesouvisí s jeho údajnou vyšší infekčností. Stejně tak studie Lawrence Young z britské University of Warwick uvádí, že rozdílná infekčnost kmenů viru je pouhá spekulace. Dále tvrdí, že genetická odlišnost jesnotlivých kmenů jakéhokoliv patogenu jsou v případě masivního rozšíření normální, očekávatelné a ve většině případů sami o sobě neznamenají důvod k obavám.
Ovšem z výzkumu ORF sekvencí bylo prokázáno, že mutace onoho viru se soustřeďují především na jeho funkční část, tedy že většina mutací má vliv na změnu kódování aminokyseliny a to na pozicích jenž byla identifikována jako tvorba proteinů pro hroty SPIKE-S a jejich stykové čepičky BRD. Mutace se tedy soustředí především na místa, která mění schopnost se šířit. Přičemž nejvýznamnější změnou lze považovat ORF 1b (P314L). Přesto je na tomto místě genu obtížné rozeznat funkční význam.
Přesto všechno byl tento gen 1b objeven především u koronavirů, které se vyznačují právě svou vysokou infekčností. Tito viry prozatímně označujeme jako S-Viry. Tato souvislost genu u S-Virů dává tušit, že gen 1b zvyšuje infekčnost viru.
Kvůli masivnímu rozšíření mutace D614G se stále více a více výzkumů vývoje vakcíny věnují právě této mutaci. Paralelní výzkumy vakcín pro jiné kmeny SARS-CoV-2 však prozatím naznačují, že rozdílné mutace prozatím nemají zásadní vliv na účinnost vyvíjené vakcíny. Tedy že dosavadní výsledky fungují u různých kmenů viru relativně stejně, jen s minimálními rozdíly v účinnosti.
Výzkumy tedy prozatím nasvědčují tomu, že mutace hrotů SPIKE-S pravděpodobně neovlivňuje odpověď imunitního systému, ale může teoreticky ovlivňovat efektivnost šíření viru. Virus se tak nejspíše bude šířit rychleji a lépe, ale nejspíše si zachová svou nízkou úmrtnost a patogenitu. Jde sice o logický předpoklad, který se dokonce zdá v současnosti funguje podle tohoto scénáře. Avšak je nutné zdůraznit, že neznáme všechny možné důsledky takovýchto změn v genomu viru.
Imunitní systém
[editovat]Imunitní systém lidského těla je nesmírně složitý a komplexní systém. Imunita má svou paměť i schopnost rozlišovat mezi tím co do těla patří a co už ne. Poté co imunitní systém odhalí cizorodého nepřítele, spustí řetězec reakcí, s cílem odstranit vetřelce. Nejdůležitější složkou imunitního systému jsou T-lymfocyty, buňky bílých krvinek, které vznikají především v kostní dřeni. Poté cestují do brzlíků kde dozrávají. S trochou nadsázkou se dá říci, že se v brzlíku seznamují s tělními buňkami a učí se je rozeznávat. Jsou schopny rozeznávat charakteristické sekvence DNA vlastního těla na obecnější rovině. To proto, že DNA neb mRNA kopírováním (množením) se mění, tedy mutuje. T-lymfocyty jsou tedy schopny rozeznávat genové rodiny, jakési kategorie genových sekvencí. Aby nemusel imunitní systém znát každou genetickou sekvenci a hlavně aby nereagoval na buňky s mutací, jenž se sice trochu liší, ale pořád fungují správně a jsou součástí organismu. Viru SARS-COV-2 proto stačí k oblafnutí imunitního systému, aby některé jeho sekvence RNA vypadal podobně jako lidská mRNA.
T-lymfocyty
[editovat]Terminologie T-lymfocytů je nejednotná a nekonzistentní. Například místo dříve užívaného názvu pro druh supresorových T-lymfocytů se kolem roku 2000 či 2001 začal hojně užívat název regulační T-lymfocyty. Pochopení systému není úplné a nutně vyžaduje dalšího bádání. Mnoho o T-lymfocytech není dosud známo nebo se o tom vedou spory.
Podle některých jsou supresorové T-lymfocyty prostě regulačním T-lymfocytem. Podle jiných si oba dva pojmy pouze podobné a vzájemně se liší, čímž představují dvě rozdílné větve, jenž lze od sebe diferencovat. Dnešní vnímání regulačních T-lymfocytů je založeno na podobnostech s pomocnými T-Lymfocyty, avšak nepomáhají imunitě reagovat, nýbrž regulují aktivitu jiných T-lymfocytů například tím, že jejich aktivitu potlačují. Čímž pomáhají udržovat dvojsečné zbraně imunity pod kontrolou, aby se imunita neobracela proti vlastnímu tělu. Regulační T-lymfocyty jsou v současné době nejvíce zkoumaným typem T-lymfocytů.
Typy T-lymfocytů:
- Pomocné TH-lymfocyty
- Cytotoxické TCyt-lymfocyty
- Supresorové TSup-lymfocyty nebo Regulační TReg-lymfocyty
Některé T-lymfocyty mají schopnost kombinovat a do jisté míry i náhodně kombinovat sekvence DNA a mRNA. K tomuto účelu mají tyto buňky na svém těle unikátní receptory tzv. T-receptory (TCR). Některé z T-lymfocytických buněk mohou dokonce reagovat s některými molekulami našeho těla a zahájit tak autoimunitní reakci. Která vede k napadení vlastní poškozené tkáně. Někdy je tato dovednost skutečně zapotřebí například u virem napadených buněk nebo nádorových buněk. Avšak je zcela nežádoucí, aby se imunitní systém obrátil proti vlastnímu tělu a ničil zdravou tkáň.
Aby se této potenciálně velmi nebezpečné aktivitě T-lymfocytů zabránilo, tak jejich první cesta z kostní dřeně vede nejdříve do brzlíku, kde se setkávají s našimi vlastními molekulami a buňkami. Zde v brzlíku se rozhoduje, které T-lymfocyty přežijí a budou moci plnit svou funkci v imunitním systému těla. Musí být tak říkajíc vyškoleny a ohodnoceny. Ty s T-lymfocytů, které na něco v brzlíku zareagují, podlehnou programované buněčné smrti (apoptóze).
Paměť imunity je pak dána skutečností, že tyto vyškolené buňky mají dlouhou životnost a mohou se nadále dělit (množit). Přičemž chování brzlíku, jenž se toliko liší od ostatních tkání, je pro vědce záhadou. Brzlík je jakýmsi školícím centrem, kde bílé krvinky (T-lymfocyty) skládají sovu maturitu. Přičemž nejvyšší aktivita brzlíku se objevuje v raném věku dítěte. Existuje důvod se domnívat, že imunita se v raném věku učí rychleji a je to i logické. V raném věku je pro imunitní systém všechno nové a proto dá vetší práci se všechno naučit, nehledě na to, že nepopsaný list je snáší něčím zaplnit. Tato paměťová kapacita má své limity, takže v pozdějších fázích života, je zapotřebí s existujícím seznamem nějak zacházet a vyškrtat to co se nehodí a ponechat co se hodí. Tedy přijdou na řadu jiné mechanismy a strategie.
Proto také k chybným reakcím imunitního systému dochází před narozením a po nahození dítěte v nejmenším počtu. A chyba prakticky téměř nehrozí. Zatímco čím je člověk starší tím více hrozí riziko chybné reakce imunitního systému, ale také například vzniku rakoviny. Protože starší imunitní systém plný chyb už není schopen toliko reagovat na nádorové buňky, což ve výsledku vytváří vhodné prostředí pro některé nemoci.
Cytokin
[editovat]Wikipedie uvádí, že, w:Cytokin je signální protein, který produkují T-lymfocyty. Přičemž se Cytokin významně podílí na fungování imunitního systému a především se účastní reakce imunitního systému. Virus SARS-COV-2 utočí na imunitní systém a může vyvolat cytokinovou bouři (CSS, Syndrom cytokinové bouře). Přičemž některé cytokiny působí prozánětlivě a jiné protizánětlivě.
Mezi prozánětové cytokiny patří: IL-1, IL-2, IL-6, IL8, IL-12, TNF-α, Thromboxan A2, Leukotrien B4, Substanz P. Zatímco mezi protizánětlivé cytokiny patří: IL-4, IL-10, IL-13, TGF-β, TNF-Bindugsportein, Prostaglandin E2, Prostaglandin I2.
Je však nutné si uvědomit, že většina cytokinů působí na několik různých typů buněk. Přičemž jeden cytokin může způsobit tvorbu druhého cytokinu, tedy působí v kaskádě. Zvýšení hladiny některých cytokinů tak může způsobit cytokinovou bouři. Některé cytokiny mohou zastoupit funkci jiného cytokinu, tedy že jsou do jisté míry redundantní.
Cytokiny obsahují cytokinové receptory. Ty se obvykle skládají ze dvou až tří částí. Přičemž každý z částí plní jinou funkci.
Redukce intenzity cytokinové bouře je v centru snah farmakologických firem již po několik desetiletí. Vlivem současné pandemie covid19 2020 je dokonce hledání řešení více než nutné. Obvykle však schopnost některých léků nebo procesů snížit hladinu nebo účinnost jediného cytokinů v terapii selhává, právě pro svou kaskádovitou povahu. Neboť tyto vyvíjené strategie pomíjejí obrovskou redundanci imunitních dějů. V současnosti neexistuje lék nebo proces, který by zásahem do produkce cytokinů řešil problémy spojené s cytokinovou bouří. Protože při potlačování této bouře, dochází také k stavu významné imunosuprese.
Cytokinový systém je velice komplexní a i sebemenší zásah do jeho systému způsobuje významné změny, které je těžké kontrolovat a předvídat díky své redundatnosti a kaskádovitosti.
V průběhu normálně probíhající lokální infekce, jsou prozánětlivé a protizánětlivé cytokiny v rovnováze. Tato rovnováha je základním předpokladem pro efektivní eradikaci patogenu z místa infekce, ale současně i včasné vyhasnutí zánětlivé reakce. Pokud je rovnováha narušena, rozvíjí se hyperinflační nebo imunosupresivní stav. Buď se nepodaří adekvátně odstranit patogen nebo imunitní děje probíhají nadále i bez přítomnosti vyvolávajícího reakci. Tedy může dojíst k stavům, které buď ukončí probíhající imunitní reakci i přestože je patogen přítomen a aktivní. Nebo mohou vyvolat imunitní reakci i když už je patogen zničen. Nerovnováha tedy může způsobit neadekvátní vyhasnutí imunitní reakce nebo vést k jeho přehnanému projevu a tělo začne napadat samo sebe.
Tato skutečnost dává tušit, že jsou v takovém případě poškozeny regulační L-lymfocyty, které imunitní reakci regulují, aby se nezvrhla a neobrátila proti vlastnímu tělu. Právě z těchto důvodů narušující správné fungování imunitního systému, jsou v případě covid19 nemocní rakovinou a léčení chemoterapií atd. zařazeni mezi zranitelné skupiny.
Německá studie na univerzitě v Würzburgu v březnu roku 2006 testovala nadějný preparát TGN1412, avšak test dopadl katastrofálně. U všech šesti dobrovolníků měl významné nežádoucí účinky. Přičemž krátce po aplikaci, došlo k prudké reakci, jenž ohrožovala život šesti dobrovolníků. Všechny se sice podařilo zachránit na JIP oddělení, ale většina již bude mít navždy poškozený imunitní systém. Reakce, která u pacientů nastala byla právě cytokinová bouře.
Preparát TGN1412 funkčně připomíná protilátky, prošel nejdříve úspěšně testováním na zvířatech (konkrétně myších, potkanech a opicích) i na laboratorně kultivovaných lidských krvinkách. Pokusné osoby sice dostali pro jistotu až 500krát nižší dávku než tu, která byla bezpečná u opic. Přesto došlo silné reakci jenž ohrožovala život dobrovolníků. Přičemž se ukázalo, že existují dva hlavní důvody selhání preparátu:
- Zdrojem prudce uvolněných cytokinů byly efektorové paměťové T-lymfocyty roztroušené v různých tkáních, které jsou pozůstatky mnoha překonaných dosavadních infekcí. Zatímco testovaná laboratorní zvířata, chovaná v téměř sterilních podmínkách infekcemi neprošla a jejich imunitní systém nebyl tímto ovlivněn.
- U opic Makaků se později zjistilo, že mají jiné typy T-lymfocytů, které jsou sice podobné té lidské, avšak obsahují molekulu CD28, která není s těmito cytokiny kompatibilní a nereaguje na ně. Což se během testů tehdy ještě nevědělo.
Není proto divu, že covid19 způsobuje cytokinovou bouři především u starších jedinců, protože je u nich větší pravděpodobnost dalších souběžných onemocnění, narušujících rovnováhu imunitního systému. Avšak je teoreticky možné, že ohrožení jsou také soby, které měli v nedávné době nějakou infekci a jejich paměťové T-lymfocyty jsou v těle ještě přítomny. Nebo prodělali infekce v relativně nedávné době poměrně často.
CSS, Syndrom cytokinové bouře
[editovat]

Protože cytokin působí jako zbraň chránící organismus před patogeny stává se u některých virů cílem tyto cytokinové mechanismy obelstít. Čímž se některé viry snaží manipulovat s imunitní odpovědí. Bohužel jde o tak citlivý a složitý systém, jehož ovlivnění může narušit existující rovnováhu a proto se stát fatálním.
Přičemž v souvislosti s virem SARS-COV-2 nás zajímá především cytokin TGF-β jenž funguje jako signální protein vedoucí ke vzniku zánětu. S trochou nadsázky se dá říci, že jde o jakousi informační válku mezi imunitním systémem hostitele a virem. Přitom viry uplatňují geny, jež kódují cytokinům podobné látky, které nazýváme virokiny. U pacientů z Wu-chanu se objevil především vysoký nárůst cytokinu IL-6 přičemž, zvýšené bili i další cytokiny. Tuto charakteristiku vykazovali také pacienti MERS a SARS.
Virus SARS-COV-2 dokáže na svou RNA instalovat jakési čepičky z proteinů Nsp16 a Nsp10, díky kterým dokáže zamaskovat povahu své RNA tak, že si jej imunitní systém splete s lidskou mRNA.
Cikotin IL-6 je pleiotrponí, prozánětlivý cytokin produkovaný různými typy buněk, včetně lymfocytů, monocytů a fibroblastů. Přičemž infekce související například covid19 nebo SARS i MERS poukazuje na obdobně zvýšené hodnoty IL-6 z bronchiálních epiteliálních buněk. Pokud se u pacienta prokáže zvýšení těchto hodnot v souvislosti s prokázanou infekcí nebo podezření na infekci koronaviru, znamenají podezření na závažný průběh onemocnění.
Další indikací je zvýšení hladiny C-reaktivního proteinu (CRP) indikující zánět v těle, ale také zvýšení D-dimeru a feritinu v krvi.
V klinické studii z dubna 2020 v klinice ClinicalTrials.gov v USA bylo hospitalizovaným pacientům s covid19 podáváno 400mg nebo 200mg sarilumabu v podobě infuze tocilizumabu, nebo placeba. Předběžné výsledky byli zveřejněny přibližně 27. dubna 2020 a studie se zúčastnilo 457 infikovaných dobrovolníků. Přičemž 145 z nich bylo podáváno 400 mg sarilumab, u 136 z nich dostávalo 200 mg sarilumab, a 77 z nich dostalo placebo. Při vstupní prohlídce mělo 28% pacientů z 457 zátažný průběh onemocnění, 49% pacientů se nacházelo v kritickém stavu a 23% pacientů mělo multisystémovou orgánovou dysfunkci.
Podání sarilumab, snížilo indikací zánětu CRP o -79% (400 mg), -77% (200 mg), a -21% (placebo). Byli však zaznamenány i nepříznivé účinky při léčbě sarilumabem, obvykle jako přechodné zvýšení jaterních testů (reverzibilní zvýšení jaterních enzymů). Přičemž tímto zasažením jater pravděpodobně vzrostlo riziko závažných infekcí poškozením imunity. Pacienti mají nařízenou zvýšenou opatrnost před vystavováním se jiných infekcí. Přičemž rizika byla pozorována pouze při dlouhodobém užívání sarilumabu.
Prozatím nejsou k dispozici dostatečné množství údajů o rizicích spojených s drogami, závažnými vrozenými vadami nebo potratů či těhotenství. Monoklonální protilátky jsou aktivně transportovány přes placentu. Jak těhotenství postupuje může ovlivnit imunitní odpovědi v děloze u exponovaného plodu. Vrchol se očekává u třetího trimestru.
Hlavní nežádoucí účinky jsou hlášeny pouze v souvislosti s vyrážkou ostatní nežádoucí účinky jsou vzácné nebo teoretické a souvisejí především s dlouhodobějším užíváním (cca 3 týdny a výše).
Pokud 1. den selhala léčba kyslíkem (organismus stále vyžadoval zvýšenou potřebu kyslíku). Nejdříve 3. den podána druhá infuze tociluzumabu. Při hodnotách nasycení kyslíkem <93% nebo poměru PaO2/FiO2 poměr <300 mm Hg. Dále CRP výší jak 10násobek normálních hodnot, eritin >1 000 ng/ml, D-dimer výší než 10násobek normálních hodnot nebo laktátová dehydrogenáza vyšší než 2násobek horní hranice normální hodnoty.
Léčivo sarilumab není schválen pro CRS ani pro FDA. Je kdispozici pouze pro klinické studium na ClinicalTrials.gov. Proto obstarání sarilumabu ve formě infuze tocilizumabu je v některých nemocnicích v USA, problém sehnat.
V případě studie nemoci SARS z roku 2009 dle: Yoshikawa T, Hill T, Li K, Peters CJ, Tseng CT. Severe acute respiratory syndrome (SARS) coronavirus-induced lung epithelial cytokines exacerbate SARS pathogenesis by modulating intrinsic functions of monocyte-derived macrophages and dendritic cells. J Virol. 2009;83(7):3039-3048. Je patrné, že se u pacientů objevili v souvislosti s cytokinovou bouří zvýšené hodnoty cytokinu IL-6 a IL-8. Které byli identifikovány jako klíčové epiteliální cytokiny při infekci SARS. Přičemž byli identifkovány molekuly CD40 a CD86, které se podíleli během infekce na nekontrolovatelné výrobě cytokinů v T-lymfocytech.
Ze studie: Xiaohua Chen, Binghong Zhao, Yueming Qu, Yurou Chen, Jie Xiong, Yong Feng, Dong Men, Qianchuan Huang, Ying Liu, Bo Yang, Jinya Ding, Feng Li, Detectable Serum Severe Acute Respiratory Syndrome Coronavirus 2 Viral Load (RNAemia) Is Closely Correlated With Drastically Elevated Interleukin 6 Level in Critically Ill Patients With Coronavirus Disease 2019, Clinical Infectious Diseases, , ciaa449, je zřejmé, že výskyt závažného průběhu covid19, jehož důsledkem je vznik cytokinové bouře úzce koreluje s drasticky zvýšenou hodnotou cytokinu IL-6.
Za důležité lze považovat, že u kriticky nemocných pacientů infekce virem SARS-COV-2, je významně spojena se vznikem cytokinové bouře, která je charakterizována především zvýšenou koncentrací interleukinu 6 (IL-6). U pacientů s vážným až kritickým průběhem byli tyto hodnoty v krvi naměřeny. Což naznačuje, že IL-6 lze použít jako biomarker pro posouzení závažnosti. Avšak jak kvantitativně korelovat hladiny IL-6 s u kriticky nemocných není doposud známo.
Ve studii bylo k měření cytokinu IL-6 použito soupravy od Roche Ltd (Mannheim, Německo; katalogové číslo 05109442190)
Pro testování rozdílů mezi negativními a pozitivními kvantitativním výsledky PCR byl s Bray-Curtisovou metodou použit postup s víceresponzační permutací. Přičemž nulová hypotéza předpokládala hodnoty P < 0,005 za statisticky významné.
Výzkum také narážel na skutečnost, že testy RT-PCR prokázaly přítomnost RNA viru u kriticky nemocných pacientů vždy, zatímco u méně závažného průběhu byla průkaznost testů na virus zatížena určitou chybou. RT-PCR test spolehlivě reagoval jen na konkrétní variantu viru a u ostatních mutací byla spolehlivost nižší.
Za zmínku ze studie, lze také vyzdvihnout skutečnost, že studie považuje za pozoruhodné, extrémní zvýšení hodnot IL-6 až 10krát u pacientů s kritickým průběhem. Údaje studie naznačují koncentraci IL-6 >100 pg/ml.
- U středně těžkých případu byli hodnoty IL-6 10,4 pg/ml.
- Těžký pacienti měli hodnoty IL-6 až 16,9 pg/ml.
- U kritických pacientů byli hodnoty IL-6 až 111,9 pg/ml.
IL-6 a TGF-β
[editovat]Interleukin-6 (IL-6) je signální cytokin, který podporuje vznik zánětlivé reakce jako reakce na infekci. Má také regulační funkci metabolický a regeneračních procesů. Projevuje se také při nervových procesech. Patří do skupiny interleukinů, tedy signálních molekul, které produkují bílé krvinky.
Poté co se začne produkovat IL-6 v lokální lézi (v místě poranění, poškození, infekci) a dojde k počátečnímu stádiu zánětu, přesune se do jater krevním řečištěm a následuje rychlá indukce širokého rozsahu proteinů akutní fáze. Zde se v k krvi zvýší hladina CRP (C-reaktivní protein) jenž je v krevních textech indikací zánětu. Na druhé straně IL-6 snižuje produkci fibronektinu, albuminu a transferinu.
Virus SARS-CoV-2 tedy napadne bílé krvinky v místě léze, tedy v místě kde se virus nachází a začíná se množit. Napadené bílé krvinky produkují IL-6 a další cytokiny jako zběsilé. Ty se krevním řečištěm dostanou až do jater a ovlivní funkci jater. Právě proto odborná literatura a výzkumné studie uvádějí, že virus zasahuje játra nepřímo. A odkazují se přitom na děje procesu cytokinové bouře. Je však ale nutné zdůraznit, že se v játrech nacházejí buňky s receptory ACE2, které může virus teoreticky napadnout.
Pokud vysoké koncentrace cytokinu přetrvávají po dlouhou dobu, vede tato skutečnost ke vzniku závažných komplikací v podobě vzniku rozsáhlé autoimunitní reakce a tedy k rozsáhlým zánětovým onemocněním. Což má za následek zhoršování v různých orgánech. Přičemž IL-6 se také podílí na regulaci hladin železa a zinku v krvi. Způsobuje poškození krevních buněk, které praskají a jejich výtok obsahuje hemoglobin (protein) vázající železo a kyslík. Na jednu červenou krvinku připadá 28 až 32 piktogramů hemoglobinu. Výtok červené krvinky zvyšuje hladinu železa v krvi a vede ke zvýšení hustoty krve a tím vede ke vzniku sraženin.
Molekula hemoglobinu je sférického tvaru a skládá se ze 4 podjednotek, tvořené z bílkovinové části nazývané globinem a protetickou (nebílkovinovou) částí, takzvaným hemem. Přičemž hem je komplexní sloučenina tvořená tetrapyrolovým kruhem a centrálním atomem železa. Přičemž přítomnost kovů je pro terapytroly vlastně typická, protože mohou obsahovat hořčík, například hořečnatý ion v chlorofylu. Naproti tomu globin je tvořen čtyřmi polypeptidy vyskytující se ve variantách alfa, beta, gama, delta a další. Na základě přítomnosti určité varianty vyskytující se v molekule hovoříme o různých typech hemoglobinu. Vzájemně se od sebe liší svou schopností vázat na sebe kyslík. Typy hemoglobinu jsou také součástí rozdílného typu krevních skupin.
Protože nebyla doposud (během psaní tohoto textu) přítomnost viru v krvi prokázána. Podporuje to teorii, že virus útočí na játra nepřímo a nemoci krve spojované s covid19 pravděpodobně vznikají důsledkem zvýšené hladiny IL-6. Mnohé tyto buňky, včetně krevních buněk mají receptor gp130, který je citlivý na IL-6 a tím je zajištěn vstup IL-6 do těchto buněk.
Receptor gp130 funguje především jako lepidlo, díky kterému se signální IL-6 přichytí na buňku. Čímž buňku označí jako infikovanou. Receptor však reaguje na určité množství IL-6 a je schopen lepit tento cytokin až od určité hladiny. Příliš vysoká hladina IL-6 však může způsobit protržení a vniknutí do buňky.
IL-6 má také různé účinky spojené s aktivací osteeoklastů, což vede k resorpci kosti a osteroporéze. Také indikuje nadměrnou produkci VEGF, což vede ke zvýšené angiogenezi a zvýšené vakulární permeabilitě, což jsou patologické rysy zánětlivých lézí, které jsou pozorovány například při revmatoidní artritidě nebo edému remitující seronegativní symetrické synovitidy a syndromu RS3PE. Což vysvětluje proč byl zaznamenán určitý účinek při léčbě covid19 pomocí léků na léčbu revmatických onemocnění. Účinek byl pouze částečný a zmírňující, protože očividně působí na léčbu určitých příznaků avšak neléčí nemoc covid19 jako takovou.
V roce 1989 bylo publikováno zjištění, že IL-6 napomáhá proliferaci keratinocytů, nebo vytváření kolagenu v dermálních fibroblastech, které mohou odpovídat za změny na kůži pacientů. Což možná odpovídá změnám barvy kůže, snížení produkce vitamínu D a dalších faktorech ovlivňující funkci jater a imunitního systému v případě covid19.
Vyvstává proto otázka, zda je zvýšení hladiny cytokinu nedopatřením a důsledkem ovlivnění imunitního sytému. Nebo zdali je to přímo záměr jak obelstít imunitní systém. V každém případě dojde k zahlcení a poškození imunitního systému. Pokud si imunitní systém představím jako radar a IL-6 jako tečky jenž jsou schopny označit infikované cíle a zviditelnit je na radaru. Pak důsledkem zvýšené hladiny cytokinu dojde k oslepení radaru z nadměrného výskytu cílů. Protože, radar pak hlásí cíle prakticky všude. Přetížení nakonec vede k selhání nebo dokonce k trvalému poškození imunity.
IL-6 se také zvyšuje transport zinku v játrech a tím indukuje hypozincemii pozorovanou při zánětu. Jakmile IL-6 dosáhne kostní dřeně, podporuje tvorbu megakaryocytů, což vede k uvolňování krevních destiček. Tyto změny v hladinách proteinů v akutní fázi zánětu a počtu červených krvinek i krevních destiček se používají pro hodnocení závažnosti zánětu při rutinních klinických laboratorních vyšetřeních krve.
Dále se ukázalo, že IL-6 v kombinaci s TGF-β je nezbytný pro diferenciaci Th17 v T-lymfocitech, ale že také IL-6 inhibuje TGF-β. Tato reakce je však považována za zodpovědnou při narušení imuologické tolerance a je tedy patologicky zapojena do vývoje autoimunitních zánětlivých chorob. O čemž se zmiňuje Kimura a Kishimoto v roce 2010 ve svých studiích.
Zvýšené hodnoty TGF-β byli zaznámenány u některých pacientů covid19, kteří nakonec zemřeli. Kombinace TGF-β a IL-6 je vysoce nebezpečná. Přesto není zvýšená hodnota TGF-β pro covid19 vyloženě typciká. Zato je ovšem mnohem typyčtější u SARS.
Dále bylo prokázáno v roce 2012, že IL-6 podporuje vznik cytokinu IL-21, která reguluje syntézu imunoglobinu (Ig), zejména však IgG4. Také podporuje vznik molekuly CD8 v T-lymfocytech, ale také podporuje vznik BSF-2 nebo produkci Ab, či aktivovat plazmatické B-buňky. Tudíž nadměrná produkce IL-6 má za následek hypergamaglubulemii a autoprotilátkovou produkci.
Infekce virem SARS-CoV-2 může vyvolat masivní aktivaci latentních TGF-β v plicích. Právě proto lze očekávat snížení cirkulujících hladin celkového latentního TGF-β u pacientů se všemi stádii pneumonie, zejména pak z mírného až těžkého stádia do kritického stádia. Současně lze pozorovat aktivnější TGF-β v plicích. Snížená hladina je důsledkem aktivace a vyplýtvání zásob uložených v neutrofilech (druh bílé krvinky, tzv. B-buňka či makrofág atd.). Sníží se tedy počet neaktivních TGF-β a zvýší se počet aktivních TGF-β. Přičemž cytokin TGF-β způsobuje zánět i bez označení poškozené buňky signálním cytokinem.
Cytokin TGF-β sám o sobě může přispět k lokálnímu zvýšení celkového uvolnění TGF-β a její aktivace. Je tedy schopen vázat na sebe další TGF-β a tím významně přispět k řetězové reakci cytokinové bouře. Důsledkem toho je náhlé a nekontrolované zvýšení nejen aktivního TGF-β ale také dalších cytokinů jako TNFα, IL-6 a IL-1β. Přičemž předměte studia ne nejzajímavější s ohledem na virus SARS-CoV-2 studovat kombinaci TGF-β a IL-6 v plicích.
Právě z tohoto důvodu z pohledu terapeutického cíle, je nutný vývoj blokády funkce TGF-β k neutralizaci a eliminaci přebytečně aktivních cytokinů. Vývoj se proto zaměřuje na inhibitory TGF-β pro pacienty covid19. Tyto inhibitory tak slouží jako prevence a blokování vývoje fibrózy v plicích k ochraně funkce plic a záchraně života pacientů.
Pokud existují správné zvířecí modely vyhovující podmínkám covid19 a systému TGF-β, který je dostatečně kompatibilní s lidským, měli by se nejdříve testovat na těchto zvířatech před klinickým testováním u lidí.
Je ale také nudné zdůraznit, že pacienti infikované covid19 vykazovali vyšší koncentrace MIG, IL-6, CCL8 (MCP-2), IL-9, IL-1β, MIP2-α (CXCL2), TNF-α, CXCL16, IL-2, IL-1RA(antagonista interleukin-1), IL-7, MIP1-α, IP-10, IL-8, základní fibroblastový růstový faktor (bFGF), MCP-1, stimulační faktor granulocytů (G-CSF/GCSF), IFN-γ GM-CSF(Granulocyt-makrofágový koloniál stimulující faktor), MIP1-β, PDGF(růstový faktor odvozený od krevních destiček), IL-10 a VEGF(Vaskulární endoteliální růstový faktor).
V současné době je k dispozici pouze několik studií in vitro ohledně covid19 a deregulaci cytokinů, přičemž existuje významný rozlišitelný vzorec v cytokinové bouři mezi covid19 a SARS a MERS. Pouze tři cytokiny u všech těchto tří vysoce patogenních infekcí vykazovali výrazné v zvýšení, a to IL-6, IP-10 a IFN-γ. Což naznačuje částečnou schodu u všech tří uváděných nemocí a naznačuje určitou spojitost mezi těmito nemocemi. I když jsem uváděl v této práci využití IL-6 k diagnostice závažnosti stavu při covid19. Existuje také studie jenž zkoumají využití diagnostikovat závažnost stavu u SARS, MERS a nově také covid19 pro cytokin IP-10. Zatímco využití IFN-γ je víceméně problematické, protože nevyvolal významně identifikovatelné a rozlišitelné hladiny IFN (typ I, II, III). Jiná studie preferuje výzkum mononuklerání buňky PBMC a BAL v souvislosti diagnostiky sekvencováni SARS-CoV-2. Neboť se odhalilo u těchto buněk obohacení genů MCP-1, IP-10, MIP1-A, a MIP-1B. Neboli že virus přepsal některé genetické informace těchto buněk uvnitř hostitele.
TGF-β lze modulovat prostřednictvím tří různých strategií:
- pomocí antisense nukleotidů, které blokují TGF-β a mRNA
- použití monoklonálních protilátek k blokování izoforem TGF-β
- pomocí inhibitorů TGF-β
Při modulaci TGF-β se využívá tzv. receptorová past, která inhibuje TGF-β1 a TGF-β3. Má tedy funkční vliv na T-buňky a B-buňky bílých krvinek.
Vývoj vakcíny
[editovat]Vakcína (očkovací látka) zajišťuje u organismu navození imunity proti konkrétní nemoci. V případě pandemie 2020, se jedná o vývoj očkování proti covid19. Proces podávání vakcíny se nazývá vakcinace, neboli očkování. Protože vakcína navozuje imunitní proces, nahlíží se na proces jako na aktivní imunizaci. Přitom dobře vyvinutá vakcína musí být účinná a neškodná.
V lékařské vědě existuje shoda na tom, že očkování představuje nejspolehlivější a nejlevnější cestu ke zdraví lidstva a k jeho udržení. Doposud bylo ve světě očkována (na nejrůznější nemoci) dle odhadů asi až 80% dětí. Pokud jsou tyto odhady dostatečně relevantní, potom v takovém případě bylo každý rok zabráněno až 3 000 000 úmrtí. Vývoj vakcíny není ve své podstatě vyloženě jednoduchou záležitostí ani není ve své podstatě nejlevnější. Ovšem jakmile je vyvinuta potom dle poměru cena/výkon představuje nejlevnější a hromadně nejúspěšnější metodou prevence nemoci. Efektivita spočívá právě v té prevenci a dočasné schopnosti imunitního systému na nemoc reagovat. Zatímco lék se podává vždy při vzniku onemocnění, tak vakcína se podává jednou za určitou dobu a tím může zabráni vzniku onemocnění a to dokonce opakovaně za určitou dobu, dokud imunitní paměť tuto schopnost nezapomene. Proto je třeba očkování po určité době opakovat.
Přesto všechno však, i když na trhu existuje přes 100 různých vakcín proti přibližně 40 infekcím a ¾ populace dětí jsou očkovány, tak ještě před pandemii umírá na infekční nemoci asi 12 000 000 dětí za rok v celém světě. Nejspíše také proto, že asi 2/3 z těchto úmrtí způsobí infekce proti kterýmž dosud není účinná vakcína (například HIV/AIDS, malárie, RSV, shigelózy). Také svou roli ještě před pandemií hrál malý zájem firem o výrobu vakcín pro země se slabou kupní silou. Není proto pochyb, že očkování představuje velký business.
Některé užívané vakcíny (např. proti BCG a cholery) nestačí k výraznému snížení úmrtnosti, protože bohužel tyto vakcíny jsou drahé a proto hůře dostupné. Zmiňovaný údaj 80% proočkovanosti dětí proti základním infekcím je také třeba brát s určitou rezervou. Protože se jedná pouze o hrubý průměr s tím, že se v jednotlivých oblastech tyto hodnoty výrazně liší. Například v některých afrických zemích není očkována ani polovina dětí a to obvykle z důvodů války, hladomoru a rozpadu zdravotnictví.
DNA-vakcíny
[editovat]Upravené deoxyribonukleové kyseliny (DNA) se využívá k produkci cytotoxických T-buněk (T-lymfocytů), a v jistém smyslu představuje revoluci ve výrobě vakcín. V roce 1989 bylo zjištěno, že do buněk savce lze přímo, bez pomocí nějakého vektoru, vpravit cizí gen. O tři roky později se ukázalo, že tato technika „holé DNK“ může nejen navodit u očkovaného zvířete produkci cizích bílkovin, ale že tyto bílkoviny mohou u zvířete vyvolat imunitu. V roce 1994 bylo jednoznačně prokázáno, že u zvířat může cizí bílkovina, produkovaná „holou DNA“, navodit ochranou imunitní reakci.
Experimentální DNA-vakcíny vyvolávaly imunitní reakce u celé řady živočichů, od myší po delfíny a ptáky. Navozovali imunitu vůči virům, bakteriím, mykobakteriím, houbám i parazitům. Imunology obzvláště zaujala schopnost DNA-vakcín vyvolat širokou imunizační reakci, zahrnující jak vznik protilátek, tak T-lymfocytů. Tento druh vakcíny navozuje dlouhodobou imunitu a jsou mimořádně stabilní. Navíc je jejich výroba relativně jednoduchá, ale hlavně zvládnutelná i v rozvojových zemích. Proto patří mezi nejnadějnější alternativy jak vakcínu vyrábět. Její vývoj už však tak snadný není, protože vyžaduje aplikaci znalostí o DNA a změnách jenž vyvolávají.
Genové vakcíny (DNA-vakcíny) proto představují novou možnost imunizace a imunoterapie, která je lepší než inaktivované nebo subjednotkové vakcíny. Obsahují jeden nebo několik genů, kódujících proteiny patogenu. Fungují dobře i tam, kde tradiční vakcíny selhávají a kde terapie nejsou úspěšné. Proto zdokonalování těchto metod patří mezi zásadní kroky dnešní i budoucí doby. Alespoň dokud nebude vymyšleno ještě něco lepšího.
Vývoj těchto metod umožnily nové poznatky v imunologii a molekulární biologie, zejména pokroky při zkoumání DNA a RNA. Tradiční vakcíny navozovali imunitu proti infekčnímu onemocnění tvorbou protilátek. Ovšem genové vakcíny mají za úkol vyvolat cytotoxickou buněčnou a protilátkovou imunitní odpověď.
Díky tomu se mohou vyvíjet vakcíny nejen proti infekčním onemocněním, ale také proti nádorům, alergiím a autoimunitním chorobám. Díky tomu představují nejnadějnější a nejzásadnější technologii tvorby vakcíny současnosti. Neboť na imunitní odpovědi se podílí jak buňky tak protilátky.
U některých infekcí je možné účinnost očkovací látky podpořit navozením určité hladiny protilátek v krevním oběhu očkovaného. Tedy představuje komplexní systém.
Každá novinka však vyvolává také obavy. Lidé se přeci jen bojí více toho neznámého a toho co ještě neví, než toho co už ví. Lépe se připravuje na to co je známo, než na to co není známo. Proto také lidé mají tendenci se připravovat na staré války a nejsou příliš obratní v tom se připravovat na nové války. K nejčastějším dotazům proto patří: Nemohou protilátky z DNA-vakcíny vyvolat autoimunitní nemoc nebo reakci podobnou cytokinové bouři? Nepovede dlouhá imunostimulace po podání vakcíny k chronickým zánětům či a k autoimunitní reakci? Nedojde k integraci DNA-vakcíny s DNA očkovaného a tím ke vzniku onkogenů nebo k potlačení represorů?
Jistou naději skrytý skutečnost, že takto ovlivňujeme svou imunitu neustále i bez vakcíny. Většině lidí koluje v těle DNA bakterií a virů, často dokonce exponovaná v jídle a to neustále. Zatím nevíme přesně jak dlouho cizí DNA v organismu přetrvává nebo za jakých okolností se stává součástí genomu člověka. Neboť genom člověka prokazatelně obsahuje i velmi mnoho sekvencí virů, kterými se lidstvo ve své historii setkalo.
Studie zabývající se bezpečností cizí DNA však prokázaly, že tím nedochází k poškozování organismu. Avšak dosud chybí detailní studie, které by se touto integrací místní a cizí DNA z vakcíny zabývaly. Někteří odborníci soudí, že aplikace DNA-vakcíny není pro organismus optimální. Prosazují se metody umožňující přímý styk DNA s dendritickými buňkami v kůži a sliznici. Nelze však pochybovat o tom, že DNA-technologie bude v budoucnu jednou z hlavních metod přípravy nových vakcín.
